作者:家庭医生协会
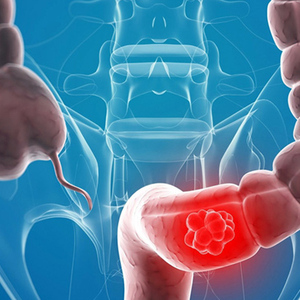
大肠癌,又称结直肠癌,是结肠癌和直肠癌的统称。我国大肠癌的发病率正以每年5%的速度攀升。在一些东部沿海城市,发病率更是接近西方发达国家的平均水平,超越胃癌成了消化道第一大恶性肿瘤。幸运的是,随着医学技术的进步,大肠癌的治愈率已越来越高,即使是高龄、进展期的患者,都可以从中获益。
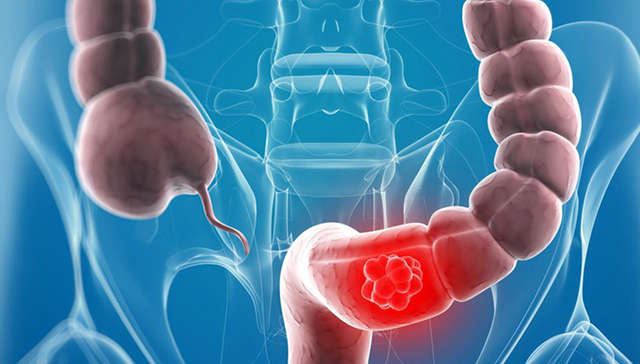
大肠癌发病率上升迅速,早期发现癌变可微创治愈
病率持续上升、上升趋势明显,是近几年大肠癌给丁克峰教授最直观的感受。
每个冰冷的数据背后,是一个鲜活的生命。据统计,2015年-2016年我国新发肠癌患者约38万,因肠癌死亡的患者约19万。“在上海等大城市,大肠癌已经是仅次于肺癌的第二大恶性肿瘤了;在台湾地区,大肠癌的发病率更是已连续八年高居当地恶性肿瘤榜首。
也有人预测,如果不采取有效的预防措施,我国大陆地区大肠癌的发病率可能会超过肺癌,成为“癌王”。
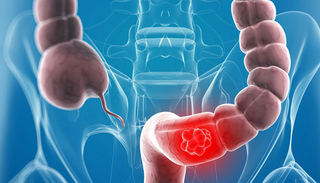
为什么我国大肠癌的发病率上升速度这么快,还尤其偏爱经济发达地区?
原因有很多,除了遗传因素外,关键还有两点——
1.“三高一低”的饮食结构。即:高脂肪、高蛋白、高热量、低纤维素,这点可以在我国居民超重或肥胖的比例逐年增加得到印证。
“三高一低”的饮食结构会减缓肠道蠕动,延长食物滞留时间,增加了致癌物与肠道接触的机会,从而增加了患大肠癌风险。
“很多年前,美国关于结直肠癌预防纲要中就明确指出,‘少吃红肉’可降低患结直肠癌的风险。同时,大量的研究也显示,素食或低肉饮食可降低患结直肠癌的风险。
2.久坐不动。久坐不动不仅会导致体重超重或肥胖,也会减缓肠道蠕动,增加患癌的风险,这也不难解释,为什么结直肠癌患者中以肥胖者、不常运动的人居多的原因。
结直肠癌是为数不多可防可治的恶性肿瘤
当然,大家也不用过于紧张、谈癌色变。和其他癌症不同,结直肠癌是一种为数不多的可防可治的恶性肿瘤。
首先,大肠癌的癌前病变是明确的,即,大部分的结直肠癌都是从肠息肉或炎症演变而来的,大致过程如下:息肉→小腺瘤→大腺瘤→低级别上皮内瘤变→高级别上皮内瘤变→早期腺癌→晚期腺癌,这个过程很漫长,至少需要十年,甚至二三十年。“这就给了我们预防的机会。只要我们能够在第一时间把息肉切掉,炎症控制好,就等于把癌症扼杀在了摇篮里。”
还有一点,即使确诊时已经癌变了,但只要还是早期,患者的五年生存率也还是非常理想的。在我国,85%-90%的Ⅰ期-Ⅱ期结直肠癌患者,基本上可以实现临床治愈(三年不复发即为临床治愈),即,每十个Ⅰ期-Ⅱ期的结直肠癌患者,八九个都是可以治愈的。
同时,早期的结直肠癌患者可以通过肠镜下摘除病变,不仅创伤小,而且出血少、恢复快,基本不影响患者日后的生活。
肠癌肝转移并非不可治多学科,团队助力患者仍能获益
得了肿瘤,最怕的是转移,特别是肝转移。“目前,大部分肿瘤一旦发生肝转移,基本上都治不了了,唯独结直肠癌不一样。”“患者只要得到科学、规范、有效的治疗,五年生存率仍能达到30%,恢复得好的话,活十几年的也有。”
的确,肝脏转移是结直肠癌最主要的死亡原因之一,约50%-60%的结直肠癌患者最终都会出现肝转移,如果不能得到及时有效的治疗,患者的预后大都较差。
早期身体变化四个信号要警惕
除了早期筛查,还要警惕身体发出的信号。结直肠癌的症状千变万化,但最典型的是大便习惯或性状的改变,具体地说——
原来大便一直是正常的,突然便秘了;大便突然变细,甚至便血了;原来经常便秘的,突然开始拉肚子了;大便突然有黏液了,无论是鲜红色、酱油色,还是果酱色,都是不正常的,虽然它们可能只是痔疮,并不是癌,但不能忽视,最好的办法是及时去大医院的专科门诊就诊。
只要能管住嘴、迈开腿,一半的结直肠癌可预防
作为一种消化道肿瘤,结直肠癌也是“吃”出来的肿瘤。有研究表明,近50%的结直肠癌可以通过调整饮食、控制体重和运动锻炼进行预防,丁教授有六点建议,供大家参考——
1.控制腹部脂肪。无论体重如何,腹部脂肪与结直肠癌风险的相关性都同样存在。
2.经常适度锻炼身体。不一定非得去健身房,打扫房间也可以,出去跑步也可以,总之一定要动起来。
3.多吃高纤维食物,如,芹菜、粗粮等。
4.少吃红肉和加工肉类。同样的重量,加工肉类如热狗、培根、香肠和熟肉制品等,会使结肠癌风险增加更多。
5.每天摄入足够量的水分。丁教授自己每天就有晨起喝两杯温水(500毫升/杯)的习惯,他说,这一方面可以让休息了一晚上后变黏稠的血液得到稀释;另一方面,有助于促进肠道蠕动,帮助排泄。
6.保持愉悦的心情。